Összeomlott az egész korábbi életünk — adatvizualizációk a Covid hatásairól
Nőtt a munkanélküliség, az infláció, de a gyilkosságok és a szexuális erőszakok száma, valamint az alkoholizmus is a koronavírus-járvány miatt.
Elmaradt a szakmai szintű kommunikáció, a heparinos kezelés túl lassan terjedt el, a COVID pedig olyan volt az egészségügy testében, mint egy gennyes fekély. Többek között erről is beszélt az Átlátszónak Letoha Tamás szegedi kutatóorvos. Több mint két éve élünk a koronavírussal – arra kerestük a választ, hogyan fertőz, mit ér a C-vitamin vagy az Aszpirin, fontosak-e az oltások, és mi várható még a jövőben. Boldogkői Zsolt molekuláris biológus is nyilatkozott: szerinte a tudományellenesség a különféle közösségi oldalakon robbanásszerűen erősödik, és ő ezt egy óriási nemzetbiztonsági kockázatnak tartja.
„Rendkívüli bejelentés: két koronavírussal fertőzött beteg van Magyarországon” – a kormányzati tájékoztatónak nevezett portálon ma is elérhető a 2020. március 4-i hír. Orbán Viktor beszélt akkor a hazánkban is megjelent vírusról. Aznap 2709 koronavírus fertőzöttet tartottak nyilván Olaszországban, húsz nappal jártunk a brutális olasz halálozások előtt. A később SARS-CoV-2-re keresztelt koronavírusról 2019 decemberében érkeztek az első hírek. 2020. március 3-án az amerikai Johns Hopkins Egyetem azt közölte: „a COVID-19 veszélyes új járvány”.

A krematóriumba szállítás előtt készült kép a koronavírus-járvány áldozatainak koporsóiról az észak-olaszországi Seriate település templomában 2020. március 28-án. Olaszországban 86 ezer fölé emelkedett a koronavírusos fertőzöttek száma, a járvány következtében 9134 ember vesztette életét (forrás: MTI/EPA/ANSA/Matteo Corner)
2021 telére a negyedik, cikkünk írásakor pedig már az ötödik hullámról beszélnek a szakemberek. Pedig 2020 tele óta oltás is van, az Atlo Koronamonitor nyilvántartása alapján 2022. január 24-én 6 342 496 magyar kapott vakcinát. A hivatalos adatok szerint 2022. január 24-ig 40 944-en haltak meg a vírus szövődményei miatt. Az elmúlt több mint két évben a kutatók sem pihentek, és nem csak a vakcinákat fejlesztő szakemberekre kell gondolni. Miközben a legtöbben – teljesen jogosan – az oltás fontosságát hangsúlyozzák, a lehetséges terápiákról, a vírus működéséről kevesebb szó esik. Letoha Tamás kutatóorvossal a szakmai eredményekről beszélgettünk.
„A sejtfelszíni cukrozott fehérjék a különböző betegségekben központi szerepet játszanak. Ezeknek vannak olyan speciális kötőhelyeik, amikkel magukhoz vonzzák a különböző emberi fehérjéket. Tehát ez a tipikus kulcs-zár elmélet, hogy ugye mi egy megfelelő zárat vizsgálunk, és tudjuk, hogy a kulcsnak milyennek kell lenni. Egy olyan szekvencia, ami bizonyos emberi fehérjében is előfordul, az úgynevezett heparinkötő régió, ott van a koronavírus tüskefehérjéjében” – kezdte Letoha Tamás, majd azt hangsúlyozta, hogy ez a felfedezés már 2020 tavaszán ismertté vált.
Vagyis a kutató szerint azóta lehet tudni, hogy a SARS-CoV-2 vérrögképződési zavarokat okoz. A tüdőgyulladás szerinte ennek a folyamatnak az eredménye. A trombózis és a koronavírus közötti kapcsolatról a European Respiratory Society-ben jelent meg tanulmány 2020 májusában.
„A kialakuló tüdőgyulladás egy másodlagos folyamatnak tekinthető, mert az elsődleges és a legveszélyesebb folyamat az, hogy a tüdő kis ereiben, amik a gázcseréért is felelősek vérrög alakul ki.
Ez nem egy tüdőgyulladás, hanem gyakorlatilag ez egy tüdőereket érintő vérrögképződés, ami másodlagosan pneumopátiát, tehát tüdőkárosodást okoz” – folytatta. A kutatóorvos ezért is mondja, hogy mivel a koronavírus a véralvadási folyamatokban szerepet játszik, ezt a heparin-dependens folyamatot heparinnal meg lehet gátolni. A Journal of Thrombosis and Thrombolysis szaklapban 2020. május 31-én megjelent tanulmány 2075 COVID-19-es beteget vizsgált, akiket 17 spanyolországi kórházba vettek fel 2020. március 1. és április 20. között.
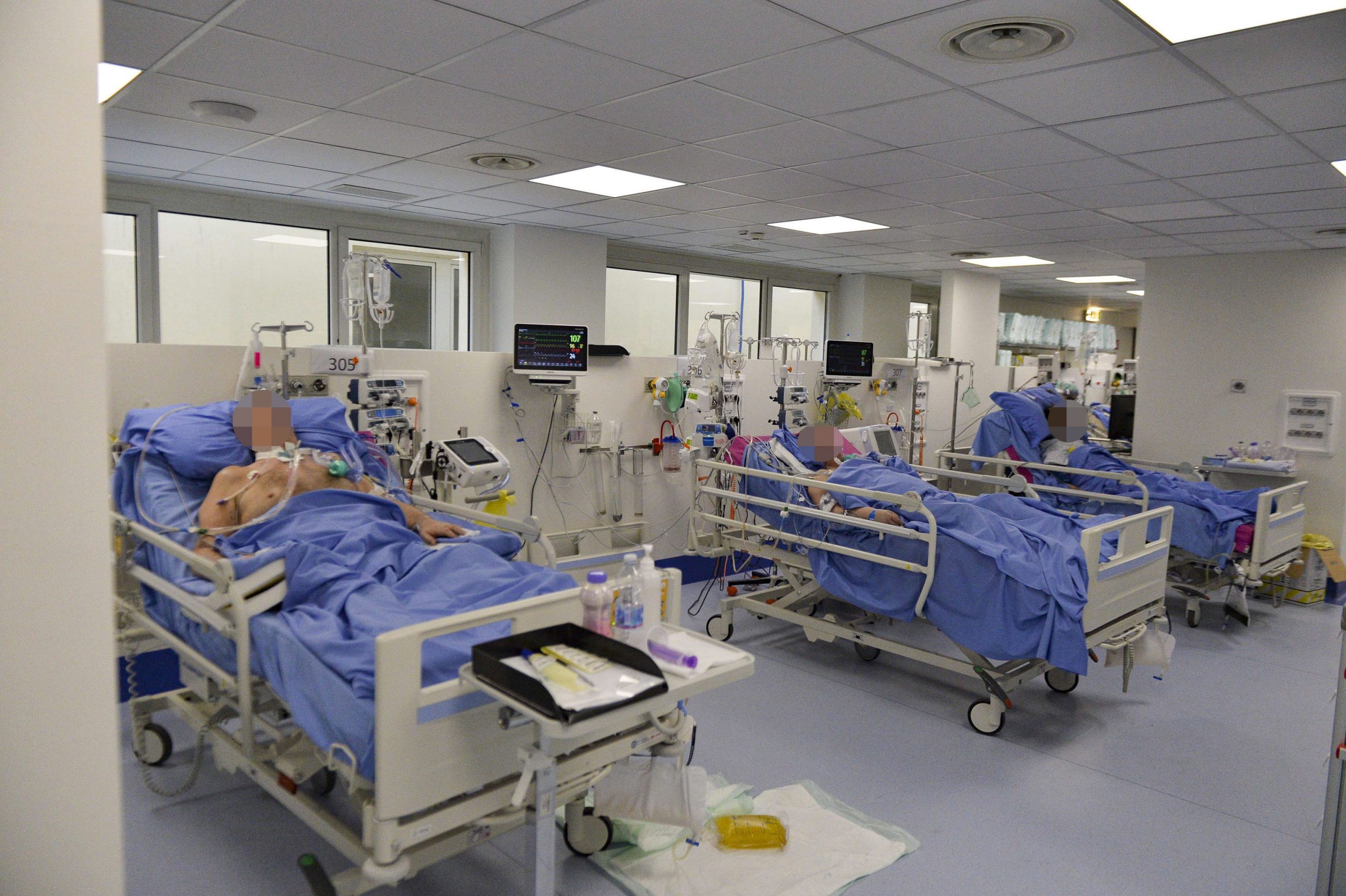
Brescia, 2020. március 30. Az új koronavírus okozta megbetegedések kezelésére a bresciai Poliambulanza kórház fizikoterápiás tornatermében létesített tizenöt ágyas intenzív osztály 2020. március 30-án (forrás: MTI/EPA/ANSA/Andrea Fasani)
„Az adatgyűjtés időpontjában 301 beteg meghalt, 1447 beteget hazaengedtek a kórházakból, 201 beteg még mindig bent volt, 126 beteget pedig átszállítottak a vizsgálatban részt nem vevő kórházakba. A követési idő mediánja 8 (IQR 5-12) nap volt. Heparint 1734 betegnél alkalmaztak. A heparin alacsonyabb mortalitással járt együtt.”
„Ott volt a heparinkötő régió a koronavírusban, ha van egy problémád, akkor neked nem egy új hatóanyagot kell nézned, hanem azt kell megnézned, hogy mi az, amit már a terápiában biztonsággal alkalmaznak. Amikor mi a szabadalmunkat benyújtottuk 2020 májusában, akkor már klinikusok nyilvánosságra hozták, hogy a heparin kezelés csökkenti a mortalitását, és hogy megfigyelték ezt a tüdővérköri trombózist” – tette hozzá Dr. Letoha Tamás.
Kutatócsapata együttműködik az Országos Korányi Pulmonológiai Intézettel is. Az első beteg szerinte még 2019 decemberében bukkanhatott fel a budapesti kórházban, erről Elek Jenő főorvos beszélt neki.
„Egy amerikai beteg volt, aki Kínából jött haza, és valamiért megállt Budapesten. Jenőék azt mondták, hogy szerintük ez volt az első koronavírusos beteg.
Hiába adták neki az oxigént, a légszomj nem javult. De mikor meglátták, hogy az ujjpercek végén az erek teljesen betrombotizáltak, azonnal tudták, hogy ennél a betegnél véralvadás-gátló terápiát kell alkalmazni, és így mentették meg az életét.”
Letoha szerint a későbbiekben is lassan terjedt el a heparinos kezelés. Szerinte egy irracionális pánik lett úrrá mindenkin. Miközben sokan belehaltak a fertőzés szövődményeibe, sokaknál még csak tünetet sem produkált.
2021 októberében jelent meg a the BMJ tudományos folyóiratban az Effectiveness of therapeutic heparin versus prophylactic heparin on death, mechanical ventilation, or intensive care unit admission in moderately ill patients with covid-19 admitted to hospital: RAPID randomised clinical trial című tanulmány, ami szintén a koronavírusos betegek heparinnal történő kezeléséről szól.

Merkely Béla 2020 novemberében azt nyilatkozta, hogy amikor koronavírusos lett, ő elsősorban C és D vitamint szedett, valamint a perifériás idegrendszert érintő fájdalmai miatt B vitamint is, ezen kívül vérhigító terápiát alkalmazott, és ágyban maradt. Merkely Béla, a Semmelweis Egyetem rektora vért ad a Semmelweis Medikus Véradó Hét nyitányaként az Országos Vérellátó Szolgálat Karolina úti központjában 2021. május 10-én (forrás: MTI/Szigetváry Zsolt)
A cikk szerint „a kórházi osztályra felvett, közepesen beteg, COVID-19-es és emelkedett D-dimer-szintű betegek esetében a terápiás heparin nem járt szignifikánsan az elsődleges kimenetel csökkenésével, de a 28 napon belüli halálozás esélye csökkent. A súlyos vérzés kockázata ebben a vizsgálatban alacsonynak tűnt.” Azt is mondta Letoha, hogy
a heparin nem csodaszer, de egy fontos gyógyászati szer, amivel nagyon hatékonyan ki lehet védeni a vérrögképződést.
A hazai sajtóban 2020 májusában több cikk is megjelent a heparin hatékonyságáról. A koronavirus.gov.hu-ra feltöltött, Igazolt Covid-19 fertőzött felnőttek kezelésének alapjai című dokumentum szerint „az eddig alkalmazott gyógyszeres terápia mellett kiemelkedően fontos a jó és jókor végzett anticoagulatios terápia (véralvadás-gátlás – a szerk.), szükség szerint fibrinolysis. Az eddigi tapasztalatok alapján különösen obes betegeknél, vagy vasopressor terápiában részesülőknél előnyösebb a folyamatos laborkontroll mellett végzett Na-Heparin terápia. Úgyszintén a haemostaseológiai kontroll mellett javasoljuk a coagulatio lysis kontrolljának tükrében a fibrinolyticus terápiát. Az eddigi tapasztalatok tükrében a korábbi ajánláshoz és a megszokotthoz képest nagyobb 100+100, esetleg 150+100 mg TPA (a szöveti plazminogén aktivátor egy olyan fehérje, amely részt vesz a vérrögök lebontásában – a szerk.) adása is indokolt lehet.” A dokumentum 2021. november 21-i keltezésű.
A 2020. október 8-i Eljárásrend a COVID-19 betegek kezelésében dokumentumban, amit szintén az NNK adott ki, nincs szó heparinos kezelésről. Nem úgy a Szolnoki MÁV Kórház honlapján elérhető, 2020 márciusi anyagban. A The First Affiliated Hospital, Zhejiang University School of Medicine tapasztalatai alapján összeállított kézikönyv a műtüdős betegeknél alkalmazott véralvadás-gátlásról beszél. Az ennél enyhébb tünetekkel kezelt betegeknél ebben sincs szó róla.

Merkely Béla, a Semmelweis Egyetem (SE) rektora (b) a fővárosi Semmelweis Egyetem Városmajori Szív- és Érgyógyászati Klinika koronavírussal fertőzött betegek fogadására kialakított intenzív osztályán 2021. április 9-én (forrás: MTI/Balogh Zoltán)
2020. június 15-én Az új típusú koronavírus okozta megbetegedés (COVID–19): összefoglaló hematológusoknak II. – a diagnosztika, terápia és prevenció lehetőségei című közleményt többek között Szlávik János jegyezte, a kiadók egyike a Nemzeti Népegészségügyi Központ. Ebben azt írták, „amennyiben a nem kritikus állapotú COVID–19 beteg diagnózisakor zajló thrombemboliára nincs klinikai gyanú, profilaktikus antikoagulálás bevezetése javasolt alacsony mólsúlyú heparin (low molecular weight heparin, LMWH) adásával, ha ennek abszolút kontraindikációja nem áll fenn (aktív vérzés az elmúlt 24–48 órában vagy thrombocytaszám <25×109 /l). Azok a súlyos vagy kritikus állapotú COVID-19 betegek, akiknél progrediáló D-dimer-szint, jelentős szisztémás gyulladást és sokszervi diszfunkciót dokumentálunk, feltehetően profitálhatnak a terápiás dózisú LMWH-terápia bevezetéséből, ha azt a vérzési rizikó nem kontraindikálja.”
Hogy ezek a megállapítások, javaslatok mennyire jutottak el a kezelőorvosokig, kérdéses.
Annyi biztos, hogy 2021 februártól a Gyógyszeres terápiás javaslat COVID-19-ben szerint már a kórházba kerüléstől alkalmazni kellene a heparint.
Letoha szerint hiba, ahogy a koronavírus-fertőzést a médiában vagy a kormányzati szinten kommunikálták. „2020 márciusától elkezdődött ez a menj haza, maradj otthon és igyál citromos teát. Miközben a beteg pánikolt az ismeretlen fertőzés miatt. És erre azt kommunikálták, hogy menjél haza, üljél otthon, igyál citromos teát, szedjél sok C-vitamint. Egészséges embernek, ha azt mondod, hogy szedjen C-vitamint, meg igyon citromos teát, az csodálatos, de tényleg. De hogyha te COVID-gyanús vagy, akkor azt kell mondani, hogy a beteg azonnal kezdjen el szedni aszpirint például, mert az aszpirinnel a vérrögösödési kockázata hatékonyan csökkenthető.

Járókelő maszkban a Kossuth Lajos utcában Budapesten 2020. március 16-án. Az új koronavírus-járvány miatt a főváros utcáin, közterein szinte nincsenek turisták, és a helyi lakosok is jóval kevesebbet tartózkodnak a közterületeken (forrás: MTI/Balogh Zoltán)
Én azért lettem kutatóorvos, hogy molekuláris szinten megismerjem a betegségeket, és tudom, hogy nagyon sok orvos ugyanezt látja, még akkor is, hogyha nem kutatásban dolgozik.
A szakmai szintű kommunikációra óriási igény lett volna. Mégsem történt meg.”
Az aszpirin hatásosságát tanulmány igazolja. 2021 áprilisában jelent meg a The use of aspirin for primary prevention of cardiovascular disease is associated with a lower likelihood of COVID-19 infection című írás, amely szerint „a COVID-19 betegség időtartama (az első pozitív és a második negatív COVID-19 RT-PCR teszt eredményei közötti idő) az aszpirint használók körében szignifikánsan rövidebb volt, mint az aszpirint nem használók körében”.
A járványügyi kormányzati tájékoztatás minden hatodik bejegyzése propaganda | atlatszo.hu
November 13-ig kigyűjtöttük a kormány hivatalos tájékoztatóoldalának összes bejegyzését és ezeket elemeztük. A bejegyzések legtöbbje statisztikai adatközlés, járvánnyal kapcsolatos tájékoztatás, illetve a járványt is érintő tájékoztatás. Ugyanakkor a 2286 eddigi bejegyzésből összesen 394 volt kormánypropaganda, vagyis minden hatodik bejegyzés.
A Bar-Ilan Uniersity 2021 márciusi cikkében a kutatók 10 477 ilyen személy adatait elemezték a Covid-19 első izraeli hullámában. Azt írják, „az aszpirinnel kezelt betegek aránya szignifikánsan alacsonyabb volt a COVID-19-pozitív egyének körében, mint a COVID-19-negatívoknál”, és hogy „a csoport megfigyelte továbbá, hogy az aszpirint használó COVID-pozitív betegek körében a SARS-CoV-2 PCR-teszt eredményének pozitívról negatívra történő átváltási ideje jelentősen rövidebb volt, és a betegség időtartama két-három nappal rövidebb volt, a betegek előzményeitől függően”.
„A legtöbb beteg késve és rossz állapotban, súlyos oxigénhiánnyal kerül felvételre, és úgy igazolódik súlyos COVID pneumonia a RTG vagy CT felvételen, hogy nem is érzi a fulladást még. A Delta esetében gyakoribb a kötőhártya gyulladás – főleg gyerekeknél (szem kipirosodása, váladékozása), illetve gyakran étvágytalanság, hányinger, hányás, hasmenés is előfordul. Sokan tévesen gondolkoznak a betegségről. Ne gondoljuk, hogy nem lehet koronavírus fertőzésünk, mert be vagyunk oltva, vagy azért, mert azt hisszük, minket nem támadhat meg a vírus, mert »hiszünk az immunrendszerünkben«. Az enyhe tüneteknél is azért kell orvoshoz fordulni, hogy azonosítsuk a fertőzést” – egy kórházi orvos reakciója az Átlátszónak.
Szegeden viszont alkalmazzák a heparinterápiát. „Nővéremék (Dr. Letoha Annamária, az SZTE Járványügyi Ellátó Központ igazgatóhelyettese – a szerk.) az első két hullám idején már hármas kombinációt alkalmaztak, aminek része volt a heparin és a favipiravir vagy más antivirális szer. Hogyha hosszú ideig fennálló láz volt, és azt látták, hogy felülfertőződés történt, akkor egy antibiotikumot alkalmaztak a bakteriális felülfertőzés ellen, és ezzel ők nagyon szép eredményeket értek el. A COVID-ot kombinációs terápiával lehet hatékonyan kezelni. Ha a betegség komplexitását molekuláris szinten megérted, akkor relatíve könnyebben meg lehet fogni a súlyos szövődményeket.”
Arra is van tudományos magyarázat, miért az idősekre veszélyesebb a koronavírus.
„A vírus a légutakon jut be. A nyálkahártyát borító nyálkaréteg, egy ilyen viszkózus, cukorgazdag nyáktenger, amibe gyakorlatilag minden légúti kórokozó fennakad. Az idősekre pedig jellemző a nyálkahártya szárazság. Mivel az időseknél nincsen olyan nyákképződés, ezért a vírus könnyen kapcsolatba tud lépni a hámsejtekkel, tehát könnyen fertőz. És az immunrendszer gyengesége miatt a vírus már könnyebben le tud jutni a mély tüdőszövetekbe.”
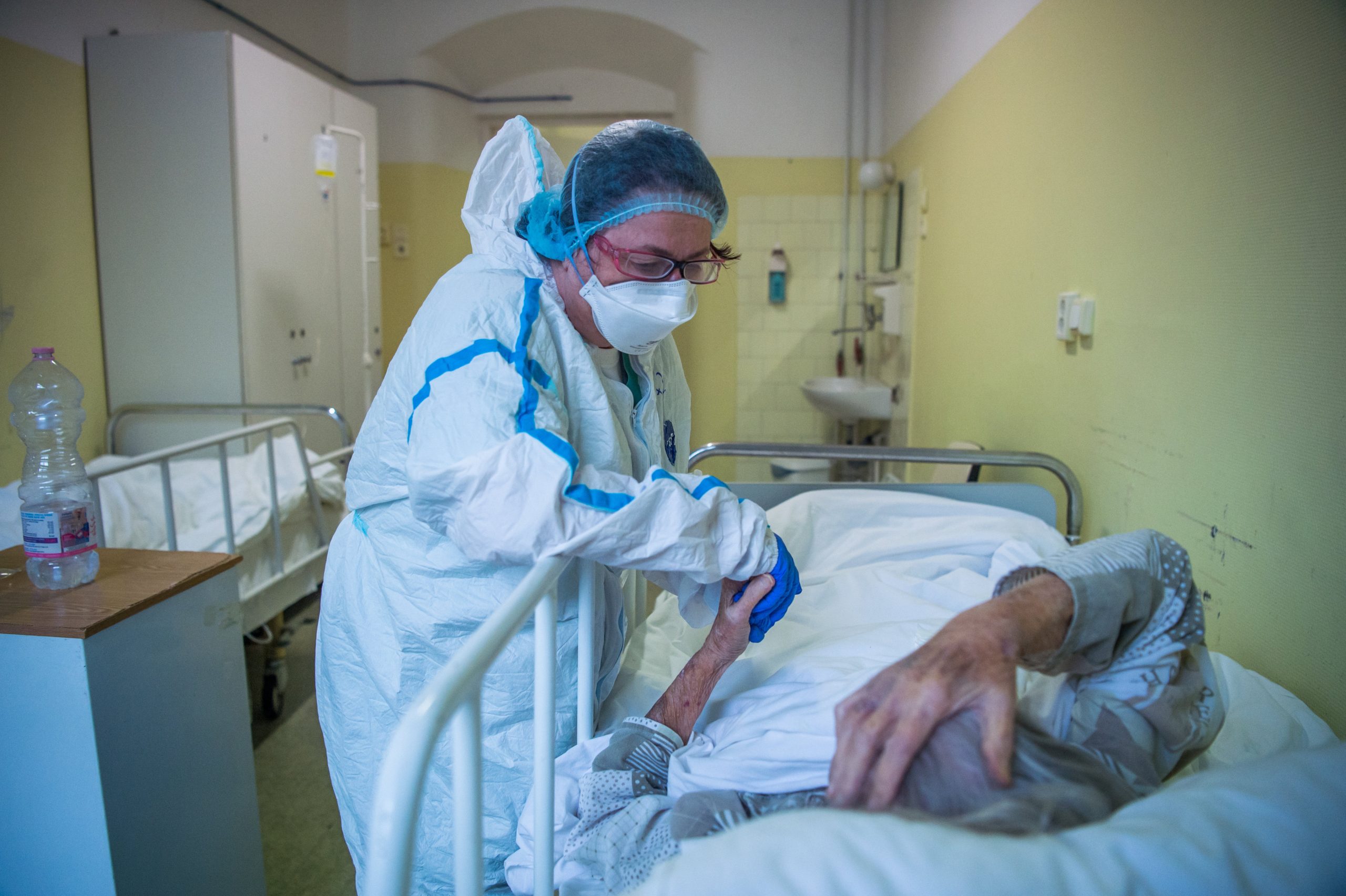
Védőruhába öltözött ápoló a koronavírussal fertőzött betegek fogadására kialakított osztályon a fővárosi Szent János Kórházban 2020. december 15-én (forrás: MTI/Balogh Zoltán)
Letoha Tamás szerint
azok is a kockázati csoportba tartoznak, akik elhízottak, rossz keringési állapotúak, vérrögképződésre amúgy is hajlamosak.
„Most bocsánat, de akkor is ez a legjobb szó rá, ez egy biofegyver, igazából nagyon alattomos, ha ez bejut a vérbe, akkor elég hamar tud problémát okozni, most így utólag visszagondolva. Tehát ugye ez egy elég alattomos vírus abból a szempontból, hogy nagyon korán el kell kezdeni alkalmazni ezeket a véralvadás-gátlókat, ami akár heparin, akár enyhe tüneteknél az aszpirin is lehet, de mindenképpen valami antikoaguláns gyógyszer, és akkor hatékonyan kivédhetők a súlyos szövődmények” – fogalmazott.
„A megfelelő véralvadás gátló kezelés elindítása a nagy kockázatú betegnél mindenképpen alapvető. Most kezeltünk egy olyan háromszor oltott beteget tüdőembóliával, akinek már a gyorstesztje és a PCR tesztje is negatív volt, de a mellkas RTG és mellkas CT is a COVID-pneumonia képét mutatta még (a radiológiai kép sokszor később is súlyosabb állapotot mutat a klinikumnál és később normalizálódik), amely alapján 2-3-4 héttel ezelőtt otthon enyhe tünetekkel zajlott a betegség, de Clexane nélkül a COVID a nagy kockázatú betegnél tüdőembóliához vezetett. Szerencsére sikerült szépen rendbe hozni” – mondta egy kórházi orvos az Átlátszónak.
A napokban megjelent közös tanulmányban, a Syndecan-4 Is a Key Facilitator of the SARS-CoV-2 Delta Variant’s Superior Transmission-ben a kutatók leírják, „az exogén heparin hatékonyan csökkenti a Delta-változat sejtbe jutását, ami azt mutatja, hogy a Delta-változat kiváló transzmissziós jellemzőinek molekuláris mozgatórugóinak megértése egyszerű, de molekulárisan racionális orvosi beavatkozásokhoz vezethet, amelyek blokkolják a Delta-fertőzéseket. A klinikailag releváns in vivo modellekben virulens törzsekkel végzett további vizsgálatoknak meg kell erősíteniük a jelenlegi in vitro eredmények terápiás alkalmazhatóságát.”
Az oltások megjelenése után a mutációk tartották, tartják sokkban a világot. Pedig Letoha szerint az Omikron megjelenése akár jó jel is lehet. Csapatával a Deltát vizsgálták, az komoly problémát okozott.
„A vírus úgy próbál evolúciósan fejlődni, hogy mindig a tüskefehérjét változtatja. Az viszont nem igaz, hogy a tüskefehérje vakcinák mutáltatják a vírust.
Ez nem igaz, hiszen a vírus önmagában mutálódik.
A fertőzéssel immunitás alakul ki, minél többet fertőz egy vírus, annál inkább immunissá válik egy emberi társadalom a vírus ellen. És ahhoz, hogy a vírus fenn tudja tartani önmagát, ahhoz neki szó szerint mutálódnia kell.”
Az oltások viszont előnyt adhatnak a széleskörű immunizációhoz. De mivel veszélyhelyzetre készültek, így annak megfelelően kellene ezeket alkalmazni.
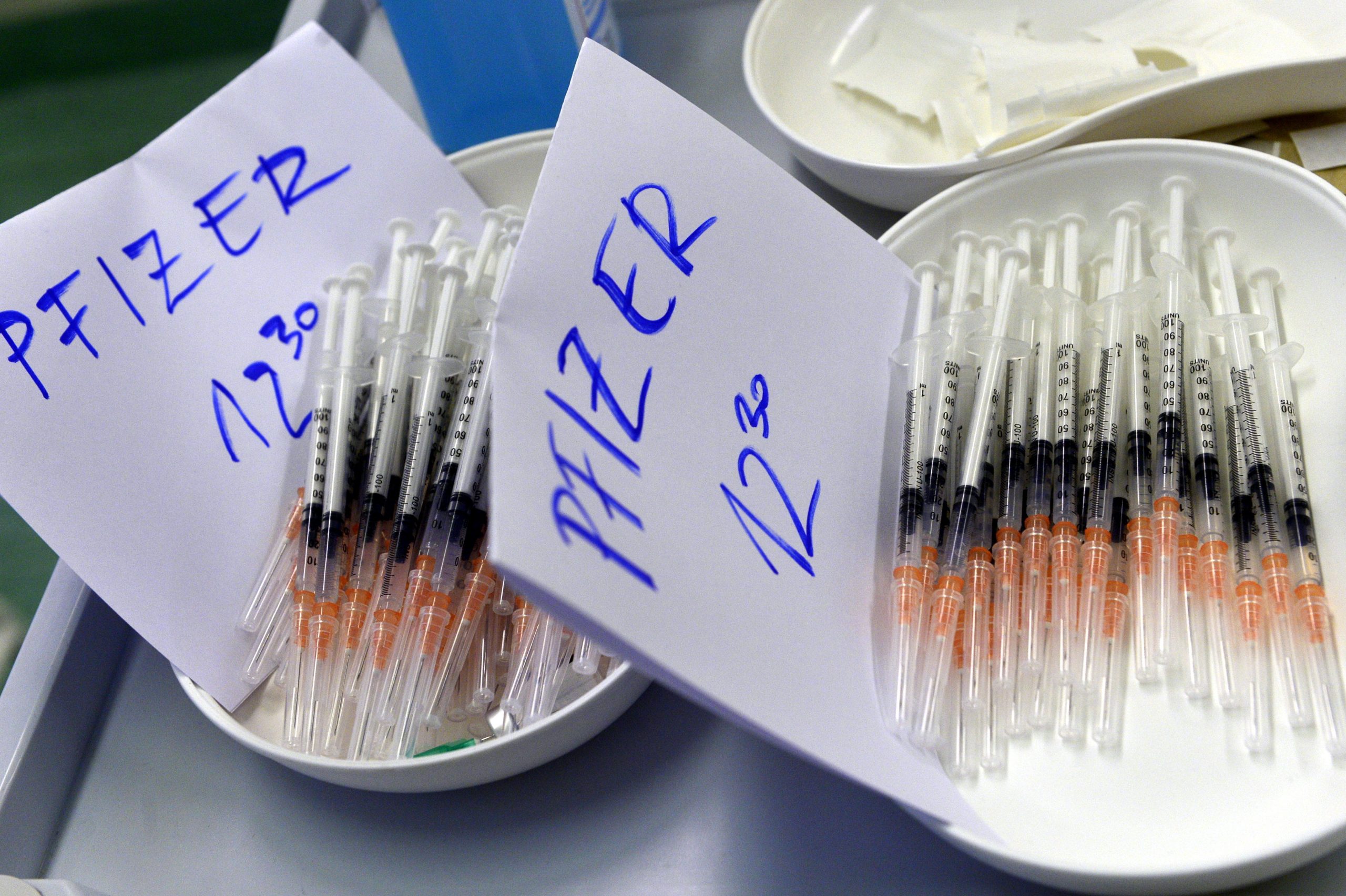
A német-amerikai fejlesztésű Pfizer-BioNTech koronavírus elleni oltóanyagok, a Comirnaty-vakcinák a Szent Margit Kórház tornatermében berendezett oltóponton 2021. november 22-én (forrás: MTI/Kovács Attila)
„Ha megérted a betegség patomechanizmusát, célzottan tudod alkalmazni az ellenszereket. Azt szoktam mondani, hogy egy gennyes fog szövődményeibe régen az emberek belehaltak. A COVID pedig olyan volt az egészségügy testében, mint egy ilyen gennyes fekély. Nem értem, hogy mi volt a cél azzal, hogy világszerte bemutatták, hogy kezelés nélkül ez tényleg ennyire halálos. Hiszen kezelés nélkül majdnem minden betegség halálos, tehát csak nagyon kevés betegségről lehet elmondani, aminek nincs halálos szövődménye. A végeláthatatlan vita az oltásellenességről vagy oltáspártiságról a 30 tüskefehérje mutációval a felső légutakat hatékonyan fertőző Omicron korában már nemcsak felesleges, hanem szakmaiatlan is.
A vírus pedig nem a politikusok agyával gondolkodik.
Anettnek (Hudák Anett, a kutatótársa – a szerk.) mondtam, mikor csináltuk a vírussal kapcsolatos kísérleteket, hogy „ugye nem látod, hogy ez most fideszes vírus, vagy MSZP-s, vagy DK-s vírus lenne? Mert egy vírust a politika nem érdekli. A vírus a fertőzését elősegítő molekuláris mintázatokat keresi. A felső légutakat különösen könnyen fertőző Omicron variáns pedig mindenkit meg fog tudni fertőzni oltatlansági fázistól függetlenül. Az Omicron viszont már nem jut le az alsó légutakba, így az általa okozott vérrögösödés kockázata is jóval kisebb. Mindezek ellenére az enyhe tüneteket produkáló Omicron fertőzés esetén is ajánlott legalább az aszpirin szedése. ”

A vírust a politika nem érdekli. Illusztráció. Fotó: Szavaznak a képviselők az Országgyűlés plenáris ülésén 2021. december 13-án. MTI/Kovács Attila
A vérrögösödést a vírus tüskefehérjéjének megfelelő régiója indítja be. De a jó hír, hogy ezt a hatást heparinnal hatékonyan ki lehet kapcsolni. Letoha hangsúlyozta, mindent, amit állít, arra alapozza, hogy az elsők között mutatták ki és írták le, hogy egy heparinkötő régió van a koronavírusban.
„Nincs nagyon sok betegünk, de azok súlyosabbak, és például nálunk több halott van, mint a 2-3. hullámban volt átlagosan naponta. De ez pont elég ahhoz, hogy a rendes »konvencionális« kórházi tervezett ellátásainkat ne tudjuk végezni. Másrészt a dolgozóink belefáradtak a »hülyeségbe«, hogy olyan betegekért küzdjenek, akik nem éltek a védőoltás adta lehetőséggel, és sajnos, az oltásellenesek nagy része a kórházba kerülve is ellenségesen viselkedik a dolgozókkal. Szidja a nővéreket, hogy miért járnak »maskarában« ahelyett, hogy »rendesen« végeznék a munkájukat. Közben hazugságot posztolnak a kórházból, hogy a kórteremben mindenki oltott, pedig sem ő, aki kiteszi, sem a többiek, ebben az esetben, nem voltak beoltva. Sajnos, ez az egészségügyi dolgozók morálját nagyon rombolja, nagyon nehéz fenntartani azt a hitet, hogy miért veszélyeztessem én az életemet, a családomét esetleg olyan emberek ellátási kötelezettsége miatt, akik erkölcsileg egyáltalán nem érdemlik ezt meg…” – egy kórházi orvos reakciója az Átlátszónak.
„A vírus két fő módon maximalizálja a terjedési képességét: az egyik, hogy fokozatosan javítja a sejtbe és a szervezetbe való bejutási képességét, a másik pedig, hogy közben a gazdaszervezetet nem dönti le a lábáról, hogy az tovább tudja adni a fertőzést. Mindez egy fokozatos evolúciós fejlődés eredményeként jön létre. Ahelyett, hogy lépésről lépésre gyengült volna le, ez a variáns egy hatalmas genetikai ugrást végzett” – ezt már Boldogkői Zsolt mondta az Omikronról.
A mikrobiológus úgy látja, hogy konkrét járványtani előrejelzéseket nehéz tenni, mert a vírus terjedése egy komplex folyamat.
Az Omikron esetében „kisebb az esély, hogy lesz valami komolyabb következménye a fertőzésnek,
viszont a gyorsabb terjedés miatt elképzelhető, hogy ugyanolyan nyomás nehezedik az egészségügyre, mint a Delta esetében. De hogy pontosan hogyan lesz, hogyan változik ez, ez nagyon sok dologtól függ, amit nem tudunk előre mondani. Mindenesetre az egyesült államokbeli helyzet (telített kórházak), az említett forgatókönyvet valószínűsíti Európában is.”

Boldogkői Zsolt (forrás: Youtube/EgyetemTV)
Boldogkői Zsolt szerint az oltás hatásos, a jövőben viszont olyan keverék oltóanyagokat kellene előállítani, ami többféle variáns ellen is jelentős immunológiai védelmet biztosít.
„Sokan aggódnak a vérben lévő antitestek mennyiségének relatíve gyors esése miatt, és, hogy a jelenlegi vakcinák ellen keletkezett antitestek alacsony szintű védelmet biztosítanak elsősorban a fertőzés elkapásával szemben. Ne hagyjuk azonban figyelmen kívül a T-sejtek általi védelmet, ami jelentős védelmet biztosít az omikron-fertőzés esetében is a komoly komplikációk kialakulásával szemben. Általában nem kerül elő az a tény sem, hogy mind az antitesteket termelő b-sejtek, mind pedig a T-sejtek esetében memóriasejtek képződnek, amik a fertőzést követően gyorsan mobilizálódnak.

Inaktivált koronavírus (forrás: Átlátszó/a szerző felvétele)
Ez azért fontos, mert az immunvédekezés egyik legfontosabb tényezője a specifikus immunválaszhoz szükséges idő, melyet a memória sejtek jelentősen lerövidítenek. Ráadásul a memóriasejtekből keletkező B-sejtekben egy variabilitás elősegítő mutációs folyamat is végbemegy, ami elősegíti az új variánsok hatékonyabb felismerését” – mondta.
„Az a probléma, hogy a tudományellenesség a különféle közösségi oldalakon robbanásszerűen erősödik.
Megvan a platform ahhoz, hogy a zavarosban halászó különféle indítékokkal rendelkező vezéregyéniségek hatalmas tömegeket toborozzanak maguk köré. Én ezt egy óriási nemzetbiztonsági kockázatnak tartom, hiszen emberi életek múltak ki emiatt, és egészségek mentek tönkre végérvényesen. Ennek megfelelően kellene világszinten törvényileg és hatósági eszközökkel kezelni” – véli a professzor.
Segesvári Csaba
Nyitókép: Dr. Letoha Tamás (forrás: Átlátszó/a szerző felvétele)
Bankszámlaszám: 12011265-01425189-00100001
Bank neve: Raiffeisen Bank
Számlatulajdonos: Átlátszónet Alapítvány
1084 Budapest, Déri Miksa utca 10.
IBAN (EUR): HU36120112650142518900400002
IBAN (USD): HU36120112650142518900500009
SWIFT: UBRTHUHB
Számlatulajdonos: Átlátszónet Alapítvány
1084 Budapest, Déri Miksa utca 10.
Bank neve és címe: Raiffeisen Bank
(H-1133 Budapest, Váci út 116-118.)
Támogasd a munkánkat az Átlátszónet Alapítványnak küldött PayPal-adománnyal! Köszönjük.
Támogatom PayPal-adománnyalHa az 1 százalékodat az Átlátszó céljaira, projektjeire kívánod felajánlani, a személyi jövedelemadó bevallásodban az Átlátszónet Alapítvány adószámát tüntesd fel: 18516641-1-42
1% TÁMOGATÁS
Nőtt a munkanélküliség, az infláció, de a gyilkosságok és a szexuális erőszakok száma, valamint az alkoholizmus is a koronavírus-járvány miatt.
A Nemzeti Népegészségügyi és Gyógyszerészeti Központ közbeszerzési eljárására más cég nem is jelentkezett, így a Moderna Netherlands B.V. lett a befutó.

Öt évvel a koronavírus járvány kitörése után "Így győztük le a Covid-járványt" címmel tett közzé videót Orbán Viktor. A kisfilmből kimaradtak részletek, amiket most segítünk pótolni.
A járvány kitörése után közel 4 évvel Ferenci Tamás biostatisztikussal elemeztük az adatokat.
Támogasd a munkánkat banki átutalással. Az adományokat az Átlátszónet Alapítvány számlájára utalhatod. Az utalás közleményébe írd: „Adomány”, köszönjük!